前言-傳統中醫使用艾灸(以燃燒草藥產生的藥氣刺激穴道),刺激國際標準針灸穴BL67
(至陰穴,位於第五足趾趾甲的外角),以促使胎兒的臀位產發生改變。推測艾灸矯正胎位的
原理可能是透過增加胎動來改變胎位。然而,至今尚未出現隨機控制試驗來評估此一療法的確
實療效。
試驗目標-評估艾灸刺激至陰穴所產生的胎動應用於矯正臀位產的有效性及安全性。
計劃-隨機的,對照的,公開的臨床試驗。
試驗地點-中華人民共和國江蘇省南京女子醫院門診病人部、珠江婦幼醫院門診病人部。
試驗對象-懷孕33週,妊娠正常之初產婦,經超音波診斷為臀位產者。
實驗組-實驗組中隨機抽樣130人,接受艾捲(moxa,日文之意為尋常艾屬植物)灸療刺激至陰
穴7日,若臀位產持續存在則再加7日。對照組中隨機抽樣130人,接受例行照顧,但其中無臀位產者
。持續臀位產之受試孕婦在艾灸治療2週後,可在懷孕第35週至分娩期間之任何時刻進行外部頭式扭
轉術(External celphalic version,ECV)。
試驗結果測定-1週7日每日1小時由孕婦自行計算時間內的胎動次數。以及懷孕第35週至分娩期
間內產生頭位產的數目。
試驗成效-實驗組之平均胎動次數為48.45次,對照組為35.35次(P<0.001;95% CI,10.56-15.60)。
在懷孕第35週至分娩期間,實驗組130名胎兒中有98例(75.4%)出現頭位產,對照組130名胎兒中有62例
(47.7%)出現頭位產(P<0.001;RR,1.58;95% CI,12.9-1.94)。儘管對照組有24名胎兒、實驗組
有1名胎兒發生外頭倒轉,實驗組130名胎兒中有98例(75.4%)在出生時為頭位,對照組130名胎兒中有
81例(62.3%)為頭位(P<0.02;RR,1.21;95% CI,1.02-1.43)。
結論-在懷孕第33週,臀位產的初孕婦中,1至2週的艾灸治療會增加此時期的胎動次數,治療後可
增加頭位產的發生率。
臀位產產婦在分娩時會因必須施行的某些處置,而出現較多的危險。例如做帝王切開術,
對母體及胎兒都會造成傷害。臀位產常見的懷孕第4-6個月,爾後因為有胎兒的自發性倒轉,
越靠近預產期臀位產發生率越低。如果我們假定(雖然沒有堅強的理論基礎)胎動在自發性倒
轉中扮演一重要角色,那麼這就可以理解了。利用外部頭式扭轉術(ECV),我們可以減少但並
非消除分娩時的臀位產。
自古以來,傳統中醫就建議以艾灸至陰穴來促進臀位產的胎兒改變胎位。艾灸是一種傳統
的中醫療法,利用燃燒事先預備好的尋常艾屬植物(日文名moxa)時所產生的熱氣刺激穴位。
至陰穴位於第五足趾趾甲外角。
現今來說,尚未有隨機抽樣的,對照的臨床試驗來評估艾灸對臀位產的影響。目前以發表的
兩篇中國的論文都非隨機試驗,且試驗對象固定為初產婦及多產婦,在其懷孕第28-38週時予以
不定時刺激。雖然這兩篇論文出現了令人鼓舞的結果,並反推出產生此一結果的可能機轉,但不
能以此而確立艾灸的真實療效與試驗結果之間的關聯,因為它們不是隨機試驗,且受試樣本的資
料太少,此外也未說明刺激的次數。
Cardini et al找出了懷孕中應開始于以刺激的時期,加上某團體研究指出的特定時期,都可
證明臨床試驗中有關自發性或誘導產生的胎位矯正確實存在。
文獻中關於自發性胎位矯正產生之可能性的資料指出,懷孕第32週前的臀位產矯正是無效的。
同時其中有很明顯的差別存在於多孕婦(有高可能性出現自發性臀位產的矯正,即使在懷孕第32-35
週)及初孕婦或先前曾發生懷孕末期的臀位產的多孕婦(低可能性在懷孕第32週後出現自發性改
變)。
Gottlicher和Madjaric兩人以超音波檢查4,066個孕婦,確立了懷孕第33週的孕婦出現自發性
胎位矯正的可能性:初孕婦5.5%(95.5% CI,2.8%-28.2%),多孕婦57.5%(95.5% CI,
36.3%-78.7%)。
Westgren et al 以超音波掃瞄4,600名懷孕32週的孕婦,找出310例(6.7%)臀位產做為研究
對象,從第32週起至分娩為止。孕婦產生自發性頭倒轉的比例隨其胎產經驗而改變;初孕婦46%,
多孕婦伴隨先前曾發生臀位產者32%,多孕婦無臀位產史者為78%。然而以上這些資料皆來自西方
婦女,我們並不能將此自發性胎位矯正的發生率(自懷孕第32週起至分娩為止)應用於中國孕婦。
以上述資料為研究背景,Cardini和Marcolongo以回溯性臨床試驗方式,將23位在懷孕第32及
33週時接受艾灸的臀位產初產婦,與該時期未受治療的婦女相比較。兩組不同的臀位產盛行率表
示其統計意義上接近顯著差異(P=0.05)。因此,我們似乎可以懷孕第33週的臀位產初產婦,做
為臨床隨機對照試驗的對象。
於是我們以懷孕第33週的臀位產初產婦為研究對象,進行艾灸刺激至陰穴,以增加胎動
(active fetal movements,AFMs)來矯正臀位產的試驗。同時評估此療法的療效及安全度。
兩大試驗目標:我們假設透過艾灸對第33週的臀位產胎兒將產生下列影響:(1)增加胎兒活動
力;(2)減少胎兒維持非頭位產的比率,同時降低施行ECV的必要性;(3)減少分娩時臀位產的發生
率。此外,還要藉此評估兩種不同劑量艾灸的效力。
試驗方法
這是一個隨機的,對照的,公開的臨床試驗,其對象為:接受(實驗組)與未接受(對照組)
艾灸治療的懷孕第33週孕婦。2週後,經艾灸治療仍持續存在臀位產者(實驗組),或對照組中的
持續臀位產者,可施行ECV。懷孕期前3個月的艾灸及後期的ECV同為臀位產的標準處理方式,也是
本臨床試驗的核心。因此(同時也基於倫理因素),為維護所有受試對象,在某些情況下ECV的運
用是必要的。
受試對象條件包括:初產婦,懷孕週期進入第33週(滿32週又多1天~滿33週-從行經期最後1日
起算,或以超音波數據為標準),並經超音波24小時隨機檢查診斷為臀位產者,且胎兒生長正常
(兩側顱骨間距及腹部週長介於10%~90%的曲線分布)。必須排除有骨盆缺陷、曾經歷子宮手術
、子宮畸型或直徑大於4cm的肌纖維瘤、雙胞胎、懷孕期間曾接受產科治療、有早產傾向者(子宮
過度收縮或/及子宮頸起始處縮短或擴張,並出現Bishop score>=4)、病理性妊娠(子宮內生長
遲滯、妊娠中毒症、嚴重感染、前置胎盤、羊水過多、羊水過少)等不適於本試驗治療的情況。此
外拒絕接受試驗者也應予以排除。
研究步驟
本試驗自1995年4月至1996年8月,於中華人民共和國江蘇省南京市女子醫院進行。另有23名
受試者來自江蘇省珠江婦幼醫院。由上述地點之孕婦門診例行檢查中招募自願參加試驗者成為受
試者。除了超音波診斷及ECV,其他步驟皆由助產士執行(由醫師監督)。議定書遵守
Declaration of Helsinki之倫理標準。
受試孕婦完成本試驗所要求之事項後,應繼續參加試驗。有意參與者應給予口頭同意之答覆。
受試者在懷孕第33週接受超音波掃瞄。當日經超音波確定有臀位產者將被指定至前述兩機構之一。
受試者隨機抽取已編號之信封(以電腦程式PACT隨機選取10個群體)一經隨機分配後,受試者及研
究者都不知道該機構之研究工作。所有受試者應被告知不得詢問研究者其他機構所做之治療,否則
將會干擾試驗之進行。
所有受試者被要求2週後回診做超音波之產位檢查。此時若發現臀胎產持續存在,則應在隔週進
行ECV。
所有受試者也同時被要求完成2種AFMs之記錄表格,參加試驗招募2週後每人須完成其中1種。
做超音波檢查時這2種表格會被送回。此外,這2種表格每天都必須完成該日部分,為時7日:記下
1小時內(儘可能在5~8 PM間完成)的所有AFMs次數,以及開始計數及結束計數之次數。
最後,要求每受試者在分娩後,透過電話或面談的方式,報告其懷孕及分娩過程中的重要細
節。接著蒐集以下的特定資料:胎兒出生日期、出生地點、經常諮詢的產科醫師姓名及地址、生
產時在場的產科醫師姓名及住址。按照這種方式,當受試者的資料不夠齊全或值得懷疑時,我們
可以查閱到其他來源的資訊(來自經常諮詢的產科醫師、生產時在場的產科醫師、病人的記錄表
)。因為幾乎所有登記的受試者都在其接受研究計畫的醫院生產,故有關生產時的資料應該是足
以信賴的,如有需要,也可輕易的覆查該資料。
如果受試者屬於實驗組,則可單獨或由配偶、協助治療者的陪同下,進入醫院參加不定時的
教育會議。該會議教導受試者在家運用艾灸的技巧,包括:贈送灸療用具(雪茄狀的艾條)、指
出至陰穴的位置,以及解說刺激至陰穴的方法。受試者進行灸療時採坐姿或半仰臥狀態,同樣採
舒適坐姿的配偶在旁陪伴。前87位受試者,此治療一天進行1次,每次30分鐘(左右兩穴各15分
鐘),一共持續7天;後43位受試者則是一天進行2次艾灸,其餘條件相同。受試者可自行選擇治
療時間,但須確保治療期間不被干擾(儘可能在5~8 PM間完成)。艾灸的強度為略小於個人可承
受之閾值,造成局部血管擴張進而充血但不出現水泡。
不連續刺激和必須諮詢研究者的原因(腹痛、其他可能出現的副作用、在7日療程結束前即
感覺胎位改變),連同可能因胎位發生改變引起的症狀(上腹或季肋部壓力降低、下腹部壓力增
加、頻尿、腹部有一種"不一樣的感覺"),都要向受試者詳細解說。第一次的艾灸治療在醫院進
行,餘後6日治療所需之用品連同AFMs的記錄表於此時發給受試者。
最後,安排一檢查時間(visit 2)於1週治療完畢時。visit 2中須完成胎位之檢查,並蒐集
AFMs記錄表。胎位之確定以胎兒的心跳及腹部搏動(Leopold maneuvers)位置為基準。只有在無
法以上述標準找出胎位或胎位不明確時,才可使用超音波掃瞄。這是為了防止超音波過度使用,
所有受試者在懷孕第35週排定超音波檢查時間。若未出現頭位之改變,在病人同意及無副作用出
現的情況下,建議再予以繼續治療1週。因此再發給艾柱及第2次的AFMs記錄表。施行灸療的頻率
與前1週相同。第2週的治療後需排定visit 3的日期及完成例行檢查;所有受試者(包括接受與
未接受治療者)的試驗步驟都相同,詳見附表。
統計結果
試驗結果評估包括下列各項:妊娠第35週及分娩時胎兒出現頭位產的數目,以及胎兒的活動情形。
其次是依照治療的操作方法,受試者觀察到可能出現的副作用、所有受試者(包括接受與未接受治療者
)出現的不良情況、治療1和2週後(也就是在妊娠第34及35週)有頭位產的數目、兩種不同劑量(1日1
回或2回)的艾灸所產生的頭位產數目、施行帝王切開術的原因及數目、自發性或經誘導所發生的陰道
分娩,以及至5分鐘的Apgar score。
統計學上的分析
以初孕婦來說(根據Cardini和Marcolongo的研究),實驗組及對照組在頭位產的數目上似乎存在有
30%的差距(α=0.05,若兩組都有60%的受試者完成此試驗,則效力大於90%)。我們所獲得的先前的
研究資訊可信度相當有限,因為它是以回溯性資料為基礎完成的,此外我們計畫要評估兩種不同劑量的
艾灸,故兩所參與試驗的醫院中登記的受試者增加至每所130例。
即使不能歸因於任一被研究議定書中所明確指出的理由,也不能以不連續治療為由將受試者自研究
中排除。以治療的意願為基礎,分析所有受試者參與試驗後出現之結果。我們要儘可能地確定那些取消
試驗的理由。
我們使用Epi Info,Version 6.04(Centers for Disease Control and Prevention,Atlanta,Ga)
來進行統計學分析過程。利用χ2 test(若有數據遺漏,則視情況需要做Fisher exact test)和t test
來各自比較定性的和連續性的變量。試驗成效的估計同樣以RR,95%CI的形式來描述。
結果
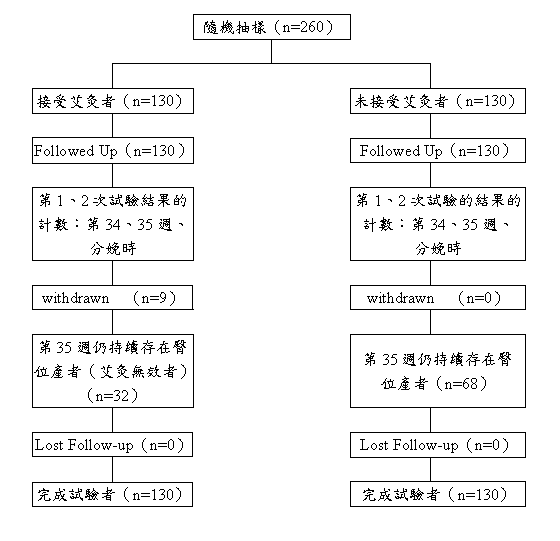
樣本總數共260例(每組各130例),隨機分配、給予艾灸治療或只有觀察、追蹤到分娩。實驗組
和對照組之間無顯著差異(表1)。在第33週,無論是胎盤位置、等級或羊水量皆無顯著差異。
實驗主要結果總結於表2。在懷孕第35週(第1次訪談後2週)之超音波檢查,實驗組130例中,
有98例(75.4%)表現為頭產式,相較於對照組130例中,只有62例(47.7%)(P<0.001;RR,1.58;
95%CI,1.29~1.94)。
在懷孕35週後,實驗組只有1例被允許接受ECV,但未成功。對照組有24例被允許接受ECV,有19例
成功。雖然如此,分娩時頭產式的總數在兩組間仍有顯著差異;實驗組130例中有98例(75.4%),相
較於對照組130例中有81例(62.3%)(P=0.02;RR,1.21;95%CI,1.02~1.43)。除接受扭轉術治
療之樣本外,其餘樣本之結果列於表2。
在實驗組98例轉為頭產式者,82例發生於治療的第1週,另16例發生於治療的第2週。除接受ECV成
功者外,其餘實驗組和對照組所有樣本,在第2次訪談時(懷孕第35週),觀察為頭產式或臀產式者,
持續至分娩而無任何改變。
表1:實驗組與對照組之比較
| | 實驗組(n=130) | 對照組(n=130)
| | 母親年齡(歲) | 25.5(2.5) | 25.2(3.0)
| | 母親身高(公分) | 159.8(3.9) | 158.8(3.8)
| | 新生兒體重(公克) | 3234(347) | 3252(420)
| | 新生兒頭圍(公分) | 34.2(1.3) | 34.3(1.3)
| | 男性數目(%) | 62(47.7) | 56(43.1)
| | 第33週腿伸直數目(%) | 79(60.8) | 68(52.3)
|
*表中數值:平均值(標準差)
表2:實驗主要結果
| | 實驗組〔數目(%)〕 | 對照組〔數目(%)〕 | P | RR(95% Cl)
| | 第35週時為頭產式 | 98/130(75.4) | 62/130(47.7) | <0.001 | 1.58(1.29~1.94)
| | 生產時為頭產式 | 98/130(75.4) | 81/130(62.3) | 0.02 | 1.21(1.02~1.43)
| | 生產時為頭產式+ | 98/130(76.0) | 62/106(58.5) | 0.004 | 1.30(1.08~1.57)
|
*RR:相對機率 Cl:信賴區間 +數值不包括接受ECV治療者
順應與反對;效果與不良反應
對照組唯一被允許接受之治療是在懷孕最後5週中,進行ECV,對照組於第35週及產後被特別詢問,
並無接受艾灸或其他治療。
實驗組中只有1例無法符合前述之治療時間表而終止治療。在治療第1週完成時,8人退出治療,其中
3人是聽從婦產科醫師之建議(分別考慮到Braxton Hicks收縮〔子宮自發性收縮〕、胎臀固定於骨盆入
口、母體心動過速及心房竇性心律不整),另5人則無特別原因。共9例持續臀產式到分娩,且未被排除
於統計分析之外。
兩組最常見之不適是在上腹部或脅助之疼痛感或壓迫感,此歸因於臀位胎兒之頭部壓迫母體器官。
在實驗組治療過程中,無不良反應產生。在治療後,有2例早產(約在37週),其中1例事前有早期
破水。在實驗組共有4例早期破水。
在對照組之不良反應包括3例早產,分別在34、35、37週(第3例在事前有胎盤剝離伴隨胎兒窘迫)
及1例胎死腹中(子宮內胎兒生長遲滯與羊水過少,在38週自然生產;35週時,超音波檢查胎兒發育維
持在正常範圍內)。對照組早期破水之總數為12例。
胎兒自主運動
至於艾灸治療造成胎兒自主運動增加之效用,兩組間之比較證實可能只因治療(或觀察)的第1週,
因為實驗組中在治療第1週達到頭向轉胎之所有樣本,是唯一位於2項紀錄每週胎兒自主運動計數排序之
首。在7天各1小時觀察胎兒自主運動記錄之平均值,實驗組為48.45,對照組為35.35
(差值,13.08;95%CI,10.56~15.60;t檢定,10.215;P<0.001)。
每日1或2次艾灸之效果
實驗組中,前87例接受每天1次,持續30分鐘之艾灸,共7或14天(QD組)。後43例接受每天2次,
各持續30分鐘之艾灸,共7或14天(BID組)。此二小組在第33週羊水量、第33週腿位直或屈的頻率、
胎盤位置、胎兒性別、治療順應性、或因治療而產生之副作用等這些方面,皆無顯著差異。
BID組在治療第1週結束時,43例中有34例(79.1%)胎位轉向成功,相較於QD組87例中有48例
(55.2%)。
在治療的第2週,QD組增加15例胎位轉向成功,而BID組只增加1例。因此,以下是在治療第2週結
束時以超音波檢查的頭產式結果:QD組87例中有63例(72.4%),BID組43例中有35例(81.4%)
(無顯著差異)。此二小組以相同比例持續到分娩。
剖腹產與自然產
對在剖腹生產的數目上,兩組並沒有統計上的差異,實驗組有46例施行剖腹產(佔出生數35.4%),
其中20例為頭產式,26例為臀產式。此20例頭位剖腹產當中,有胎兒與骨盆不成比例
(fetopelvic disproportion,14例)、晚產(3例)、胎兒窘迫(3例)。另外26例臀位剖腹產當中,
有37週後早期破水(10例)、巨胎(2胎)、胎兒窘迫(1例)、羊水過少(2例)、未特殊原因(11例)。
對照組有47個施行剖腹產(佔出生數36.2%),其中21例為頭產式,26例為臀產式。在頭位剖腹產
適應症包含胎兒與骨盆不成比例(11例,其中1例合併有羊水過少)、胎兒窘迫(4例,其中一例有妊娠
毒血症)、後頭部之薦骨轉動(sacral rotation of the occiput,2例)、胎盤功能不全(1例)、妊
娠毒血症(1例)、早期破水(1例)、與深部橫向停止(1例)。在臀位剖腹產中,有37週後早期破水
(8例,其中1例合併有臍帶脫垂)、羊水過少(3例)、胎兒窘迫(2例)、巨胎(1例)、未特定原因
(12例)。
在實驗組與對照組,剖腹產各揭發1例先前未診斷出之雙角子宮。這兩例在生產時之產位皆為臀產式
。因為樣本皆已經由隨機分組,因此不管子宮異常被排除於標準之外,此2例仍包含於數據之統計分析之內。
關於自然產,在2組間唯一之顯著差異和分娩前或過程中給予子宮收縮素有關,實驗組81例中給予7例
(8.6%),對照組80例中給予25例(31.3%)(RR,1.33;95%CI,1.13~1.56;P<0.001)。實驗組有2
例使用真空取出器、1例使用產鉗,對照組有2例使用真空取出器、3例使用產鉗。
Apgar score
在5分鐘的Apgar score的評估中,實驗組的新生兒沒有一個小於7分,而在對照組則有7個新生兒
小於7分(Fisher exact test, P=0.006)。若依傳統方法的Apgar score分類,則實驗組的新生兒
Apgar score小於4分有0個,4到7分有4個;對照組的新生兒Apgar score小於4分有2個,4到7分有12個。
評論
在中國,使用艾灸法來治療臀產式是一種很普遍且受歡迎的方法;因此對於對照組使用假灸法做
為安慰作用已是不可能的事。
此外,艾灸法是一種便宜且能自身操作的家庭治療方法。這樣使得雙盲的執行不太可能。且對於
研究者來說,說服受試者接受隨機分組以及冒著未做治療的風險性,是一件非常困難的事。因為在懷
孕後期接ECV之便利性,所以常可獲得孕婦之同意,但這較為不普遍且有幾分害怕治療;因此,只有一
些受試者選擇此方式,其他幾乎選擇對照組。
因為本試驗的主要結果是一種定性方式且採用客觀的超音波測量方法,因此雖然沒有使用雙盲和
安慰作法,但並不會損害到結果的效力。當考慮到胎兒運動計數時,情況並不全然如此,其為主觀的。
樣本的選取(懷孕第33週之初產婦)顯示是適當的,因為在35週後產位並不會有所改變(除接受ECV
者之外)。初產婦在第35週後少有胎兒自動轉位(不論是臀產式或頭產式),此為確定證實的。
在產生頭位的轉動上,證明每天2次半小時的刺激比每天1次刺激較為有效。在頭位轉胎未成功者延
長此治療1週,其效用之差異是部分的,雖然不完全,仍宣告作廢。至於2倍劑量,因為不會降低孕婦治
療之順應性,且無副作用,故每天2次艾灸是被推薦的。治療之順應性在各方面看來是不錯的。
在治療中,觀察到有2例其不適情況嚴重到使其終止持續治療。無法確定這些是否為治療之不良反應。
沒有觀察到因治療所導致之嚴重不良反應,尤其是胎死腹中或胎盤剝離之個案。沒有因胎兒與母體
血液作用而造成之嚴重胎兒貧血個案。兩組之早期破水數目相近,而早產之數目在實驗組較低。
艾灸治療沒有降低剖腹產在對臀產式選擇剖腹產未被正視之族群的比率。另一方面,對照組顯著高
數目之臀位生產,可能是造成低Apgar score的一個因素。
艾灸作用之機轉顯示是經由增加胎兒自主運動,其在被治療者顯著證實較為強烈。雖然在中國之
許多實驗已研究出艾灸刺激之神經路徑,且已有證據顯示其作用於母體血液之腎上腺皮質素及前列腺
素,但我們認為艾灸作用之機轉尚不完全清楚,應更進一步研究。
在比這次實驗更高齡之孕婦和二次產婦或多產婦及中國外之其他民族,需確立艾灸治療效用和安
全性之進一步研究。此外,在少部分接受ECV成功者(幾乎皆屬於對照組),無法清楚知道艾灸比後
期ECV較有效或較無效。再者,因為艾灸與ECV需在不同懷孕年齡施行,所以我們可視其為用於連續療
程之互補治療。如我們所見,若此試驗之結果是證實的,由於其非侵入性、低成本和施行之簡便,艾
灸應被廣泛地使用。事實上,訓練孕婦們(無論是單獨或與其伴侶)在家施行治療是容易的。進一步
之研究也必須確立是否艾灸能降低剖腹產之比率,後者被選擇使用於臀位生產時。
關於家族史影響、胎兒性別、頭圍、和腿位置在頭向轉胎可能性等更進一步的結果,將發表在之
後的文章。
根據試驗的結果,當施行艾灸於初產婦,開始於懷孕第33週,持續1或2週,證明在開始治療的2週
內及頭位生產時引發顯著促進頭向扭轉為一有效之治療方法。
|